LA OBSERVACIÓN POST-INTRODUCCIÓN DE NUEVAS TECNOLOGÍAS EN EL CONTEXTO DE LA EVALUACIÓN DE TECNOLOGÍAS SANITARIAS
Los grandes avances tecnológicos de los últimos cincuenta años han supuesto un importante reto para la mayoría de los sistemas de salud a nivel mundial. Garantizar una asistencia innovadora y de calidad, que se ajuste a las demandas y expectativas de los usuarios, manejando los presupuestos destinados a la sanidad y salvaguardando los principios básicos de equidad y accesibilidad es una tarea de difícil ejecución. La evaluación de tecnologías Sanitarias (ETS) es un campo de investigación multidisciplinar que se creó en los años setenta con la finalidad de proporcionar información objetiva a los decisores médicos y políticos para dar soporte a la toma de decisiones sobre la introducción de nuevas tecnologías [1]. La ETS se desarrolló fundamentalmente para revisar aspectos de seguridad, eficacia, coste y coste-efectividad de las nuevas tecnologías sanitarias, así como para valorar las implicaciones clínicas, sociales, económicas, organizativas y éticas derivadas de su adopción, tanto directas como indirectas, así como los efectos deseados como sobre los no deseados.
Desde sus orígenes, la ETS ha ido evolucionando y ampliando sus actividades para ir adaptándose al crecimiento exponencial de las innovaciones tecnológicas y a los avances metodológicos en el campo de la epidemiología, ética, evaluación económica, así como a los importantes cambios en las prioridades de la sociedad, que cada vez es más consciente de su estado de salud y más exigente con las opciones terapéuticas. En un principio, la ETS consistía básicamente en una revisión y análisis exhaustiva de la evidencia científica para dar soporte a la toma de decisiones sobre la introducción de nuevas tecnologías, considerándose como tecnología sanitaria "el conjunto de medicamentos, dispositivos y procedimientos médicos y quirúrgicos usados en la atención sanitaria, así como los sistemas organizativos y de soporte dentro de los que se proporciona dicha atención" [2]. A mediados de los años noventa se planteó la necesidad de detectar y evaluar las tecnologías sanitarias nuevas y emergentes antes de su comercialización y/o difusión para proporcionar información útil y oportuna a los directivos sobre aquellas tecnologías susceptibles de ser incorporadas en la práctica clínica y facilitar la planificación de actividades, presupuestos y recursos. En la actualidad, varios países, entre ellos España, disponen de sistemas de detección temprana de tecnologías sanitarias nuevas y emergentes (Early Warning Systems o Early Awareness o Alert Systems) [3-5].
En la última década, respondiendo a la necesidad de los sistemas sanitarios de conocer el valor real de las tecnologías antes de su difusión generalizada, se han puesto en marcha diversas iniciativas para monitorizar tecnologías sanitarias nuevas y emergentes en la práctica habitual y bajo condiciones controladas. Esta monitorización se plantea como una medida que permite la introducción condicional de nuevas tecnologías bajo la recolección adicional de datos. Es un procedimiento desarrollado fundamentalmente para evaluar tecnologías relevantes, con un gran potencial para producir importantes mejorías en la salud o en la calidad de vida, pero para las cuales existen dudas acerca de ciertos aspectos de su seguridad y/o efectividad [6]. La recomendación de uso bajo evaluación se incluye como recomendación en muchos informes de evaluación, como es el caso de los realizados por las agencias españolas (Avalia-t, AETS, Osteba, etc) y otras como CEDIT (Comité Ejecutivo de Desarrollo e Innovación Tecnológica de Paris) o ANZHSN (Red de detección temprana de tecnologías nuevas y emergentes de Australia y Nueva Zelanda). En el ámbito del Sistema Nacional de Salud español, la monitorización condicional de nuevas tecnologías se denomina "uso tutelado", y actualmente está concebido por ley como un procedimiento de evaluación para establecer el grado de seguridad, eficacia, efectividad o eficiencia de una técnica, tecnología o procedimiento antes de decidir sobre la conveniencia o necesidad de su inclusión efectiva en la cartera de servicios del sistema de salud (RD 1030/2006) [6]. Dentro de la Comunidad Autónoma de Galicia (Orden de 7 Julio 2003) y País Vasco (Orden 12 de Noviembre 2004), la normativa específica pone de manifiesto que, en función de la evidencia científica disponible, algunas tecnologías podrán ser consideradas de especial seguimiento, quedando sujetas a criterios específicos de indicación, realización y evaluación que se establezcan [7,8].
Tal y como se ha expuesto la ETS se ha convertido en una herramienta de gran valor para la toma de decisiones sobre la aprobación/financiación de nuevas tecnologías pero existen muchas incertidumbres asociadas con la introducción de las nuevas tecnologías que sólo pueden ser evaluadas tras su aprobación definitiva y adopción en la práctica clínica [9]. La información obtenida de a través de artículos científicos o estudios de monitorización no es suficiente para evaluar el impacto real que va a tener la nueva tecnología en la población ni garantizar que se cumplan las expectativas previstas en condiciones reales de uso.
Cuando una tecnología se aprueba, existe la posibilidad de que no se difunda de la forma prevista, debido a limitaciones económicas, a la existencia de dificultades de carácter organizativo, estructurales o técnicas para su realización o bien al rechazo de los clínicos o pacientes. Igualmente, es probable que la difusión no sea la misma en hospitales de 1er nivel que en hospitales de 2º o de 3er nivel, y esto podría ocasionar: a) que no se introduzca, o b) importantes diferencias de accesibilidad a las innovaciones tecnológicas para las diferentes áreas o regiones sanitarias. Estos hechos, ligados a la diferente predisposición de los profesionales sanitarios y/o instituciones a emplear tecnologías innovadoras pueden dar lugar a importantes variaciones en su uso [10,11]. En algunos casos, la competencia de las instituciones y el afán por probar nuevas tecnologías lleva a una sobre-utilización de estas, con el consiguiente aumento de los costes y recursos pero no siempre obteniendo el beneficio esperado para el paciente o incluso en algunos casos con riesgo de efectos adversos. Por otro lado, la resistencia o infrautilización al uso de las nuevas tecnologías podría condicionar en gran medida la calidad de las prestaciones ofrecidas.
La formación y la práctica médica proporcionan la adquisición de conocimientos y habilidades que deberían garantizar la aptitud y calidad profesional. Sin embargo, cuando se trata de nuevas tecnologías es frecuente que existan dudas en cuanto al modo de empleo, la elección de los pacientes y en cuanto a cómo pueden aplicarse los resultados de la investigación en la práctica clínica [9]. Es previsible que cuando la indicación clínica está basada en criterios subjetivos (por ejemplo, ante pacientes graves, no susceptibles de otros tratamientos, etc.) exista una gran heterogeneidad en cuanto a la selección de pacientes que son susceptibles de usar la nueva tecnología. La decisión de qué pacientes van a ser diagnosticados/tratados con la nueva tecnología puede depender en gran medida del contexto laboral y social (modelo organizativo, recursos disponibles, grado de especialización, modelos de aprendizaje, valores, políticas internas, demandas de ciudadanos, etc.), lo que tiene como consecuencia la aparición de importantes variaciones en la práctica médica [12]. Estas variaciones cobran especial relevancia cuando se trata de tecnologías cuyo uso puede repercutir de forma clara en la mortalidad, morbilidad y/o calidad de vida de los pacientes. La ablación por radiofrecuencia, indicada para metástasis hepáticas de cáncer colorrectal, es un buen ejemplo de una tecnología susceptible de presentar una gran variabilidad en su aplicación con repercusiones importantes sobre la salud de los pacientes a los que se les ofrece [13].
Al aplicar la tecnología en condiciones normales de uso, es también posible que aparezcan problemas de baja efectividad o de inefectividad o efectos secundarios no previstos en los estudios pre-comercialización [14]. Los estudios pre-comercialización son llevados a cabo por grupos de expertos y en pequeños grupos de pacientes, absolutamente controlados y en condiciones ideales. Puede ocurrir que los efectos secundarios graves no sean detectados por aparecer sólo en un pequeño número de pacientes, necesitar largos periodos de tiempo, pero también existe la posibilidad de que los problemas de efectividad y/o seguridad surjan debido a la poca experiencia de los clínicos (curva de aprendizaje). En técnicas que requieren una alta especialización, como es el caso del trasplante hepático de donante vivo del hemihígado, se han observado diferencias muy grandes en la morbilidad y mortalidad dependiendo del volumen de procedimientos realizados [13]. Los efectos secundarios o problemas de efectividad también podrían originarse al utilizar la nueva tecnología en colectivos altamente sensibles (niños, ancianos, pacientes con comorbilidades) o al producirse en el personal sanitario encargado de la aplicación. Igualmente, el uso inapropiado o la combinación de las nuevas tecnologías con otros procedimientos o dispositivos también podrían dar lugar interacciones y efectos secundarios no anticipados en la literatura. Tal fue el caso de la combinación de colecistectomía con la laparoscopia, técnicas que por separado mostraban una alta seguridad, pero que combinadas dieron lugar a un gran aumento en la tasa de lesiones biliares. Investigar y cuantificar los efectos adversos y/o problemas de seguridad y efectividad es relevante para tomar medidas oportunas cuanto antes y garantizar la salud de la población [13].
Los diferentes sistemas de seguimiento post-comercialización establecidos a nivel mundial están centrados fundamentalmente en la vigilancia de los efectos adversos de dispositivos médicos y sufren de una importante infra-notificación [15,16]. Problemas asociados con el empleo de las nuevas tecnologías en indicaciones no evaluadas/autorizadas, la falta de efectividad, la aparición de incompatibilidades, efectos adversos raros o efectos adversos que aparecen en ciertas condiciones de uso o en colectivos específicos suelen pasar desapercibidos durante mucho tiempo. Tampoco es frecuente que se documente la existencia de problemas estructurales, organizativos o económicos que pueden influir en que las nuevas tecnologías sean adoptadas en mayor o menor medida en los centros.
La investigación de problemas relacionados con la utilización de las nuevas tecnologías una vez implantadas en la práctica clínica diaria ha recaído casi exclusivamente en la puesta en marcha de registros de carácter voluntario implantados por distintas sociedades o estudios de investigación en servicios de salud. Estos estudios, aunque de gran valor, presentan el inconveniente de que en muchos casos son iniciativas aisladas, no están desarrollados siguiendo una metodología reglada y son bastante posteriores a la implantación de la nueva tecnología. Asimismo, es frecuente que solo cubran áreas clínicas de alto interés (enfermedades cardiovasculares, el cáncer, etc.) y están enfocados básicamente a evaluar cuestiones específicas de efectividad, seguridad o variabilidad en el uso de las tecnologías, no aportando información sobre otros aspectos que pueden ser cruciales para garantizar la salud de la población [17-19].
El desarrollo de un proceso sistemático y priorizado para recoger, analizar, interpretar y difundir información sobre el comportamiento de las nuevas tecnologías una vez introducidas en la cartera de servicios, permitiría analizar la adecuación de la calidad asistencial desde el momento de la implantación. Permitiría detectar y analizar limitaciones de implantación, accesibilidad y aceptabilidad, al tiempo que proporcionaría información fiable y exhaustiva sobre la variabilidad en el uso e indicaciones clínicas. Asimismo, al permitir integrar la información generada a nivel local, posibilitaría la detección y evaluación de efectos adversos o problemas de efectividad poco frecuentes que sólo son apreciables con tamaños de muestra elevados o en poblaciones específicas. Al disponer de grandes grupos de población para indicaciones específicas también posibilitaría el identificar subgrupos específicos con un alto riesgo de padecer efectos adversos que pasarían inadvertidos en estudios preliminares. Asimismo, permitiría evaluar otros aspectos que podrían condicionar la efectividad y seguridad (estructurales, organizativos, formativos, etc). En la tabla 1 se presentan los principales objetivos de la observación post-introducción de nuevas tecnologías sanitarias.
| Tabla 1. Principales objetivos de un sistema de observación pos-introduccion de nuevas tecnologías sanitarias | |
|---|---|
| OBJETIVOS | |
| Objetivos generales | Objetivos específicos |
| 1. Evaluar la difusión de la nueva tecnología |
|
| 2. Evaluar la accesibilidad dentro del Sistema Sanitario |
|
| 3. Evaluar la adecuación de uso |
|
| 4. Evaluar la efectividad |
|
| 5. Evaluar la seguridad |
|
| 6. Evaluar el consumo de recursos |
|
| 7. Evaluar el impacto económico |
|
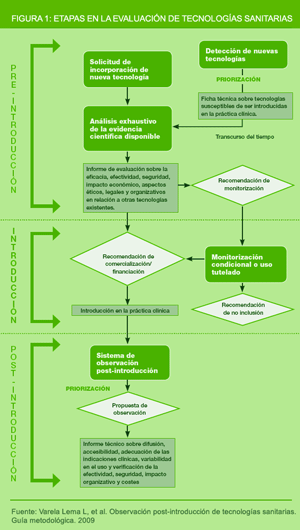
En la actualidad son varias las asociaciones/organizaciones gubernamentales, entre ellas la Comisión Australiana de Productividad y el Observatorio Europeo de Sistemas y Políticas de Salud [1,20,21], que consideran, al igual que avalia-t, que es necesaria una evaluación post-introducción de las nuevas tecnologías. Proponemos que la ETS debería de englobar tres etapas (pre-introducción, introducción y post-introducción) y comprender los siguientes pasos:
- Identificación y evaluación precoz de tecnologías sanitarias nuevas y emergentes.
- Evaluación exhaustiva de la evidencia científica para dar soporte a la toma de decisiones sobre la aprobación de nuevas tecnologías para su comercialización y/o financiación pública.
- Monitorización condicional de nuevas tecnologías para establecer el grado de seguridad, eficacia, efectividad o eficiencia de una técnica, tecnología o procedimiento antes de decidir sobre la conveniencia o necesidad de su inclusión efectiva en la cartera de servicios
- Observación post-introducción de nuevas tecnologías sanitarias después de su aprobación/financiación e introducción generalizada en el sistema sanitario.
En la figura 1 se ilustran las 3 etapas de la evaluación de tecnologías sanitarias.